Ein Sturz von der Leiter, ein Auffahrunfall auf der Autobahn, ein Schlag gegen den Kopf beim Sport – solche Momente passieren schnell. Und manchmal ist danach nichts mehr wie vorher. Traumatische Hirnverletzungen gehören zu den gefährlichsten Verletzungen überhaupt, nicht weil sie immer sofort dramatisch aussehen, sondern weil sie sich still entwickeln können. Das Tückische daran: Wer nach einem Kopftrauma kurz bewusstlos war, sich dann aber wieder „ganz normal“ fühlt, unterschätzt die Situation oft. Stunden später kann sich das Blatt wenden.
Das Gehirn hat wenig Toleranz für Störungen. Blutungen, Schwellungen, steigender Druck im Schädel – das alles läuft in einem geschlossenen Raum ab, dem Schädelknochen, der keinen Platz zum Ausweichen lässt. Hirngewebe, das unter Druck gerät oder nicht genug Sauerstoff bekommt, stirbt ab. Nicht nach Tagen – nach Minuten. Hinzu kommt, dass besonders ältere Menschen und Kinder noch empfindlicher reagieren, weil ihr Gehirn anders auf Druckveränderungen reagiert als das eines gesunden Erwachsenen mittleren Alters.
Kopfschmerzen, Schwindel, Übelkeit, Erbrechen, Sehstörungen oder kurze Bewusstlosigkeit nach einem Unfall sind keine Beschwerden, die man „erst mal abwartet“. Das sind Warnsignale. Wer sie ignoriert, riskiert, dass aus einer behandelbaren Verletzung ein dauerhafter Schaden wird.
Die ersten Stunden: Chaos und Präzision gleichzeitig
Am Unfallort beginnt alles mit ein paar simplen Fragen: Ist der Patient wach? Atmet er? Reagiert er auf seinen Namen? Was banal klingt, ist in Wirklichkeit eine strukturierte neurologische Ersteinschätzung. Rettungssanitäter müssen in Sekunden entscheiden, wie schwer eine Verletzung ist – und ob sofort gehandelt werden muss. Manchmal wird noch im Rettungswagen mit der medikamentösen Therapie begonnen, um einen Druckanstieg im Inneren des Schädels zu bremsen.
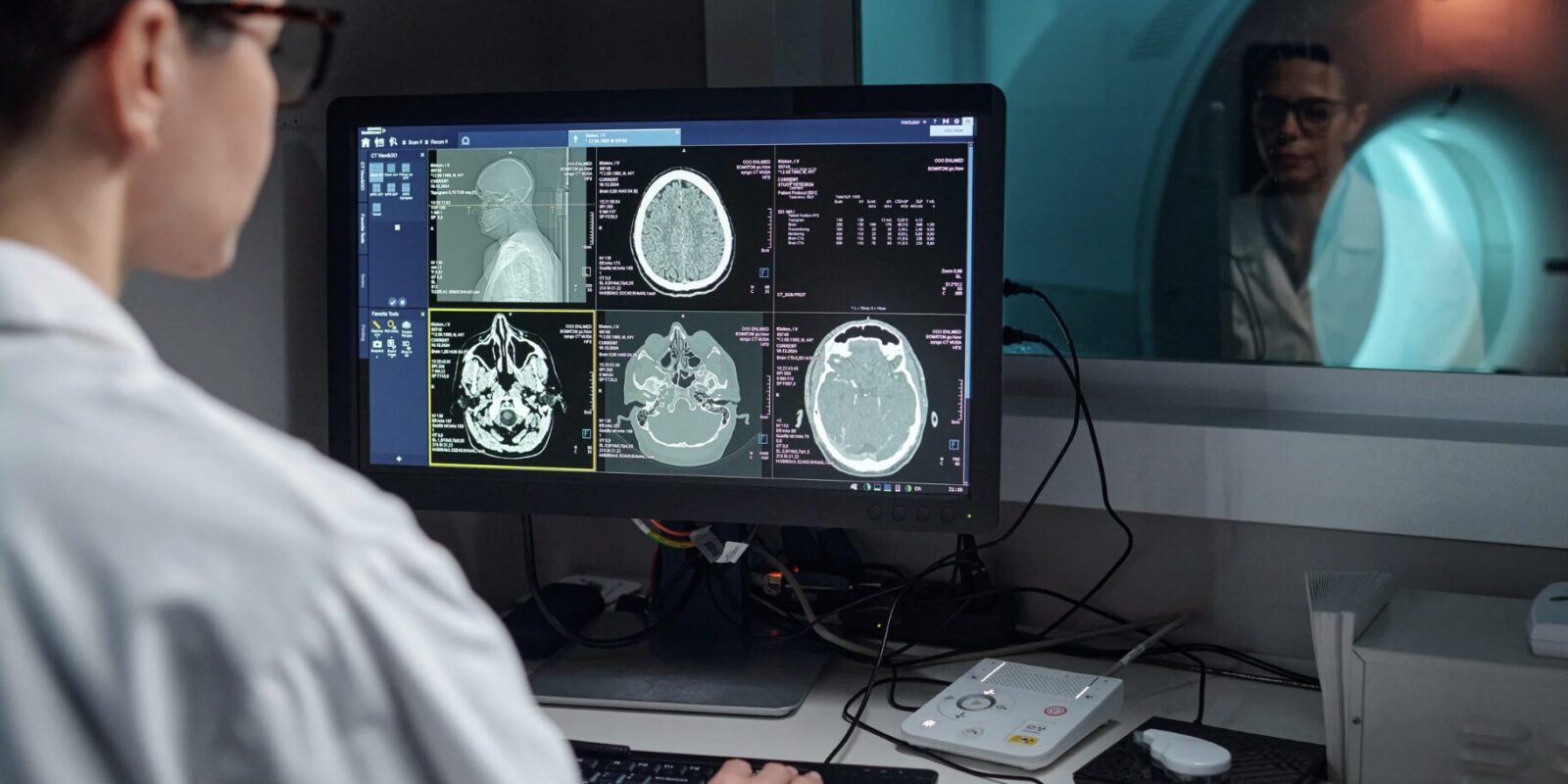
In der Klinik geht es dann ohne Pause weiter. Zuerst das CT – es zeigt schnell, ob Schädelknochen gebrochen sind, ob es aktive Blutungen gibt oder ob das Hirngewebe bereits anschwillt. Das MRT folgt, wenn mehr Details über Nervenbahnen, Hirnhäute und tiefere Strukturen gebraucht werden. Auf Basis dieser Diagnostik klassifizieren die Ärzte den Schweregrad der TBI – leicht, mittelschwer oder schwer – und leiten daraus die weitere Behandlung ab. Nicht jeder braucht sofort eine Operation. Aber jeder braucht sofort Aufmerksamkeit.
Parallel dazu läuft die Stabilisierung. Beatmung, wenn nötig. Blutdruckkontrolle, immer. Der Blutdruck muss in einem engen Bereich gehalten werden – zu niedrig bedeutet, das Gehirn bekommt zu wenig Blut, zu hoch verschlimmert Schwellungen. Manche Kliniken kühlen den Patienten zusätzlich leicht herunter, weil Fieber den Hirnstoffwechsel unter Stress setzt und die Schädigung beschleunigt. Das klingt nach einem kleinen Detail, macht in der Praxis aber einen Unterschied.
Operieren – aber wann und wie?
Nicht immer kommt man um einen chirurgischen Eingriff herum. Ein Hämatom, das auf das Gehirn drückt. Eine Subarachnoidalblutung, die sich ausbreitet. Knochenfragmente, die ins Hirngewebe eingedrungen sind. In solchen Situationen zählt jede Stunde.
Die klassische Methode ist die Kraniotomie: Chirurgen entfernen vorübergehend einen Teil des Schädelknochens, saugen das angesammelte Blut ab und entlasten so den Druck. Klingt einschneidend – weil es das ist. Aber die Alternative ist schlimmer. Anhaltende Blutungen oder unkontrollierter Druck hinterlassen Schäden, die keine Rehabilitation der Welt mehr rückgängig machen kann. Daneben gibt es minimalinvasive Verfahren, bei denen Blut über dünne Katheter abgeleitet wird – weniger belastend für das umliegende Gewebe, aber nicht für jeden Patienten geeignet. Welche Methode die richtige ist, hängt von der Art der Verletzung, dem Ausmaß der Blutung und dem Zustand des Patienten ab – entscheidend ist dabei aber auch, dass das Operationsteam auf hochwertiges chirurgisches Instrumentarium zurückgreifen kann, wie es etwa evonos bereitstellt.
Intensivstation: Rund um die Uhr
Nach schweren Hirnverletzungen geht es auf die Intensivstation – da führt kein Weg dran vorbei. Dort läuft die Überwachung kontinuierlich: intrakranieller Druck, Sauerstoffsättigung, Herzfrequenz, Blutdruck. Rund um die Uhr. Komplikationen wie Infektionen, Thrombosen oder Atemprobleme werden erkannt, bevor sie die Prognose kippen.
In Deutschland sind viele Kliniken gut aufgestellt, was neurochirurgische Intensivmedizin angeht. Das spiegelt sich in den Zahlen wider: Patienten, die in spezialisierten Einrichtungen behandelt werden, überleben häufiger und verlassen das Krankenhaus seltener mit schweren Dauerschäden. Auf modernen Stationen beginnt außerdem die Frührehabilitation manchmal schon wenige Tage nach dem Trauma – gezielte Stimulation soll das Gehirn aktivieren und den Heilungsprozess in Gang bringen, bevor sich Inaktivität festsetzt.
Was danach kommt – und warum der Anfang alles entscheidet
Die ersten Behandlungsstunden legen fest, wie die nächsten Monate und Jahre aussehen. Das ist keine Übertreibung.
Wer nach einer TBI zu spät oder gar nicht versorgt wurde, hat ein deutlich erhöhtes Risiko, Jahre später an Parkinson oder Alzheimer zu erkranken. Forschungsdaten belegen das – keine Modelle, sondern Langzeitstudien an echten Patienten. Frühintervention reduziert dieses Risiko. Keine absolute Sicherheit, aber eine messbar bessere Ausgangslage.
Für den Alltag der Betroffenen bedeutet das: Wer schnell behandelt wurde, hat bessere Chancen, irgendwann wieder arbeiten zu können, selbst einzukaufen, selbst zu entscheiden. Nach einer schweren Hirnverletzung kämpfen viele Menschen mit Gedächtnisproblemen, Konzentrationsschwäche, körperlichen Einschränkungen. Manche kommen fast vollständig zurück. Andere nicht. Aber der Startpunkt macht einen Unterschied – und der Startpunkt ist die Behandlung in den ersten Stunden. Regelmäßige Kontrolluntersuchungen nach der Entlassung gehören außerdem zur Nachsorge dazu, weil manche Langzeitfolgen sich erst Monate später zeigen.
Was in öffentlichen Debatten über Hirnverletzungen oft zu kurz kommt: die psychische Seite. Angst, Depressionen, emotionale Erschöpfung – das gehört für viele TBI-Patienten zur Realität. Und es bremst die körperliche Genesung aus, wenn es nicht behandelt wird. Psychologische Begleitung, Therapie, Selbsthilfegruppen – das ist kein Luxus, sondern Teil einer vollständigen Rehabilitation. Auch Angehörige kommen dabei oft zu kurz. Die Begleitung eines schwer hirnverletzten Menschen kann über Monate oder Jahre gehen und hinterlässt Spuren. Auch für sie gibt es Unterstützungsangebote – und es lohnt sich, sie anzunehmen.
Fazit
Schnelle Diagnose, gezielte Notfallversorgung, rechtzeitige Operationen – das rettet Leben. Aber es geht um mehr als ums Überleben. Es geht darum, wie dieses Leben danach aussieht. Frühzeitige Behandlung, konsequente Nachsorge und ehrliche psychologische Unterstützung sind die drei Säulen, auf denen eine gute Genesung nach einer traumatischen Hirnverletzung aufgebaut ist. Wer das ernst nimmt – Ärzte, Kliniken, aber auch Betroffene selbst und ihre Familien – gibt sich die beste Chance, die es unter diesen Umständen geben kann.